
夏の脱水症(熱中症)と冬の隠れ脱水症を防ぐために!
脱水症が起こりやすい季節は、日本では一年の内2回のピークがあります。いずれ時期であっても「かくれ脱水」を早期に発見し、脱水症を起こさないことが大切です。 また、脱水症の基本対策は、早期発見、早期治療です。子どもや高齢者では脱水症を起こしやすいため、保護者・介護者の方が気づかれるのが遅くなる恐れがあります。
脱水症は、発見が遅れると脳や心臓の血管に血栓が詰まり脳梗塞や心筋梗塞など重篤な病気への引き金になりかねません。こまめな水分補給を心がけましょう。
第1ピーク
脱水症予防=熱中症予防につながります
春から夏に向け気温・湿度の上昇により、発汗で体液が失われ脱水症が起こります。湿度が高いと汗が蒸発しにくく、体温を十分に下げられなくなることで熱中症が起こります。熱中症は毎年多くの方の命を奪う恐ろしい病気です。この熱中症の背景には脱水症が潜んでおり、脱水症予防は熱中症を予防するうえでとても大切です。
第2ピーク
脱水症は冬にも起こります
秋から冬の寒く乾燥により、風邪、インフルエンザ、ノロウイルスなどの感染症による発熱、下痢、嘔吐などで体液が失われると脱水症になりやすくなります。
脱水症症状の分類と対処法
| 分類 | 症状 | 対処法 |
| Ⅰ度 軽症 |
|
|
| Ⅱ度 中等症 |
|
|
| Ⅲ度 重症 | Ⅱの症状に加え
|
|
高齢者と小児の脱水症について(予防と原因)
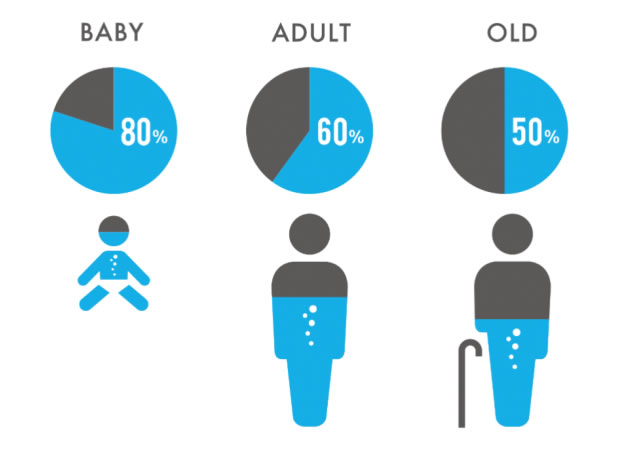
各年齢層によって身体の水分保有率が異なります。いずれの季節であったとしても高齢者と小児の補水は、周囲の皆様が意識しておくことが大切です。

脱水症が命取りになる可能性に!
脱水症を起こすと、血液は濃くなり、血栓(血液のかたまり)ができやすくなります。血栓が脳や心臓の血管に詰まると、脳梗塞や心筋梗塞を発症します。また、脱水症によって体内の電解質のバランスが崩れると、神経細胞に異常をきたします。その結果、幻覚や幻聴の症状が現れることがあります。
これを「せん妄」といい、脱水症が原因で起こる「せん妄」は発見されにくいのが特徴です。「せん妄」が脱水症をさらに悪化させ命に関わる状態になる可能性があります。 高齢者の場合は、喉が渇いてからの補水では、既に脱水の状態になっている可能性もありますので、時間を決めて補水を心がけていただいてもいいのかもしれません。
高齢者の水分補給
高齢者は、事前に水分補給し予防に努めることが重要です!
喉の渇きがなくても意識的に水分を摂取してください。そして何よりご家族・介護者にも十分に気を付けることが大切です。嚥下が難しい場合は、ゼリータイプの飲料などトロミのある飲料を使用するのも一つの方法です。また、入浴中は発汗しやすく水分が失われがちです。入浴前後に水分を摂取し、湯温を40℃以下にするなどの工夫をし、長湯をしないようにするなどの配慮も必要です。
特に、認知症を患っている場合は、ご家族・介護者など周りの方が、配慮されることが必要です。また、高齢者でも運動習慣が身についていると、体温調節の機能を保てることが知られています。日常的に運動を行うのもお勧めです。
脱水症は、正しい水分補給で未然に防ぐことができます。体の特性上、高齢者は脱水症になりやすいことを認識し、高齢者自身または高齢者の介護者は、脱水症の予防に重点をおいた水分補給を心がけましょう。
高齢者は、脱水になりやすい⁉
高齢者に脱水症状が起こりやすい原因は大きく2つに分けられます。
原因1 水分の摂取量が少なく脱水症状になる
- 加齢により喉の渇きを感じにくい
- トイレが気になり飲む量を控える人が多い
- 食事の全体量が減る
- 摂食嚥下障害、運動機能低下により頻繁に水分補給ができない
※認知症を患っている場合は、自律神経の働きや判断力の低下からより注意が必要です。
原因2 からだの中の水分を失い脱水症状になる
- 腎臓の機能低下
- 水分を蓄える筋肉量の減少
- 利尿効果のある薬の飲用
- 発汗による脱水
- ケガなどの出血、やけどによる脱水症状
高齢者の身体の特性
人間は、皮膚にある温度センサーで暑さを感じることで、この温度が脳に伝わります。脳は皮膚の血流量や発汗量を増やすことで、体外へ熱を放ち、体温を下げようとします。ところが、高齢になると、皮膚の温度センサーが鈍くなり暑さを感じにくくなってしまいます。そこで皮膚の血流量や発汗量の増加が遅れ、体に熱がたまりやすく、深部体温が上がりやすくなります。
若年者と比べ高齢者は、体液量が少ないことも特徴で、水分を蓄えている筋肉が減り、水分を含まない脂肪の量が体全体に対して多くなるためです。また、腎臓機能の低下に伴い、尿を濃縮する能力が低下し、尿量が増えることも一因となります。体液量が減少すると、体の外へ熱が出にくくなり、体温調節機能の低下につながります。
高齢者の脱水症タイプ
脱水症は、失われる水分と電解質の割合によって、次の3つのタイプに分けられます)。
等張性脱水症
水分と電解質を同程度失う
高齢者の脱水症の多くは等張性脱水症といわれています 等張性脱水症では、高張性脱水症・低張性脱水症のどちらの症状も現れます。
高張性脱水症
電解質に対して水分を多く失う
高張性脱水症は、喉や口の中の渇きが特徴的で、水分だけでなく電解質も失われているため、水分および電解質の適切な補給が必要です
低張性脱水症
水分に対して電解質を多く失う
低張性脱水症は、喉や口の中の渇きがなく食欲不振、嘔吐、めまいなどを起こします。水分だけでなく電解質も失われているため、水分および電解質の適切な補給が必要です
※電解質を効果的に補給するためには、スポーツドリンクを利用するのも一つです。但し、糖尿病を患っている場合などは、糖分のとり過ぎにつながる可能性もあるので、スポーツドリンクの利用には注意が必要です。

脱水症が早期に重症化する?!
脱水症の程度は、水分を失うことでどのくらい体重が減少幅によります。小児は、成人に比べ、水分保有率が高く、体を出入りする1日当たりの水分(水分出納)が多いため、成人に比べ早期に脱水状態になります。 乳児では、軽度から重度に進行するに従い以下の症状や状態が現れます。
| 脱水状態 | 体重減少 | 脱水症状 |
| 軽度 | 4〜5% |
|
| 中等度 | 6〜9% |
|
| 重度 | 10%以上 |
|
小児への水分補給
小児の補水は失った水分量を補給するという発想を!
体内の水分バランスを維持するために、水分補給の原動力となるのが「喉の渇き」です。小児も大人と同じように喉の渇きがあります。喉の渇きを目安に水分を摂取することで発汗量に見合った水分を補給することができます。保護者や周囲の大人は、小児が喉の渇きを覚えたときに自由に水分補給できるよう、環境を整えたり、指導したりすることが重要です。
但し、新生児や乳児は、喉の渇きを訴えたり、水分摂取を求めたりすることができないため、保護者や周囲の大人の管理が必要となります。 運動時の水分補給には、5〜15℃に冷やした糖分や塩分を含む飲料が効果的です。飲みやすい飲料を与えることが基本となりますが、糖分を多く含む飲料は胃にたまりやすく、糖分のとりすぎにもつながるため注意が必要です。
また、真夏の炎天下など高温環境での運動は、熱による負荷が大きくかかります。運動時は、適切な水分補給を心がけるのと同時に、戸外の環境も考慮し、持久力が必要な運動は避けたほうがよいでしょう。
小児の水分補給には、体温や体液バランスの調節が未熟であることや脱水症を起こしやすいことを十分に理解し、管理している大人の感じる気温や喉の渇きだけを指標にせず、計画的な水分補給を心がけることが大切です。
小児の体の水分は出入りが多い
成人は体に占める水分が60%程度ですが、小児のなかでも特に新生児や生後3ヵ月くらいの乳児は、体に占める水分が70〜80%と多いのが特徴です。また、体内の水分は、血漿と組織液からなる「細胞外水分」と「細胞内水分」に分けられ、大人ではその割合が1:2とされています。
それに対し、乳児では低月齢であるほど細胞外水分の割合が大きく、新生児では細胞外水分と細胞内水分の割合が1:1であることが知られています。 小児は、体内に占める水分だけでなく、体に出入りする1日当たりの水分(水分出納)も大人をはるかに上回ります。水分出納は、大人では1日に細胞外液の約15%であるのに対し、乳児では細胞外液の約50%にものぼります。
また、乳児は、腎臓で尿を濃縮する能力が大人の半分程度のため尿が多く、不感蒸泄(呼気や皮膚から失われる水分)によって失われる水分も大人の約3倍(体重1kg当たり)といわれています。 体内水分および水分出納の多い小児の体は、感染症などによる哺乳量の減少や下痢、嘔吐などの症状による影響を受けやすく、水分を欠乏しやすいといえます。
小児の身体の特性
小児の体温調節機能は未発達
小児の体温は36.5〜37.0℃で、大人の体温に比べ高い傾向にあります。また、小児は発汗機能が未発達な上、体温の変動が大きいという体の特性を持ちます。特に、環境温度が皮膚温度より高いとき、深部体温が大人よりも上がりやすくなるのです。
小児の脱水症タイプ
脱水症は、失われる水分と電解質の割合によって、以下の3つのタイプに分けられます。 小児の脱水症のうち、等張性脱水症が大半を占めると言われています。
等張性脱水症95%
水分と電解質を同程度失う
小児の脱水症の約95%を占める。
高張性脱水症5%
電解質に対して水分を多く失う
小児の脱水症の5%を占める。
低張性脱水症(極わずか)
水分に対して電解質を多く失う
小児の脱水症としては少ない。