
生活習慣病とは、ひとつの病気を指して言うものではありません。 これは日頃の不摂生な生活習慣(食生活の乱れ(過食や偏食)、運動不足、嗜好品(タバコやお酒)の過剰摂取など)によって引き起こされる慢性疾患の総称を言います。 そのため疾患名ではありません。代表的な疾患には、生活習慣病に縁がない方でも一度は聞いたことがある以下の疾患です。
- 糖尿病
- 高血圧
- 脂質異常症
- 高尿酸血症
- メタボリックシンドローム
このように疾患名はそれぞれ異なりますが、これらには共通するものがあります。それは、自覚症状(とくに初期)がみられることがないということです。
そして発症に気づかない間も密かに病状は進行していき、血管皮内はダメージを受け続け、動脈硬化などを招くようになります。そして自覚症状が現れる頃には、糖尿病や高血圧などの生活習慣病を起因として、別の病気や症状(狭心症や心筋梗塞などの虚血性心疾患など)を引き起こす合併症によって、発症に気づくということも少なくありません。
ただ症状が現れにくいといっても、職場や学校、自治体などが定期的に行っている健康診断などを受診すると、その結果から血糖値の数値や血圧、コレステロール値の高さなどを確認することもあるかと思います。 そういった際にはこれといった症状が無くても受診するようにしてください。
当院では特に高血圧症については力を注いでいる分野でもありますので血圧の高めの方、気になる方はぜひ一度ご相談下さい。
診断により専門的治療が必要であると判断した場合、直ちに谷津保健病院など、適切な医療機関へご紹介させて頂きます。
治療については、主に生活習慣の改善となりますが、具体的には規則正しく栄養バランスのとれた食生活、無理をせずに毎日続けられる運動療法のほか、睡眠時間やストレス管理なども含め、幅広くアドバイスいたします。
場合によっては患者様にとって耳が痛いお話をさせていただく事もございますが、皆様の健康のため、濁さずにはっきりとお伝えさせていただきます。 健康診断などで指摘された方は、なるべく早めにご受診ください。
健診・検査で再検査や注意が必要とされた方へ健診後、生活習慣病の経過について
病気の自覚症状が見られないと言っても「健康的と言えない生活習慣」の影響は身体に蓄積されていきます。予後が悪い場合、心筋梗塞や狭心症、脳梗塞、脳出血などの深刻な病気を発症する可能性があります。
生活習慣病を放置してしった場合、結果としてQOL(quality of life=生活の質)が低下し、健康寿命(介助や介護を受けずに生活できる期間)が短くなる可能性があり、最悪の場合には命に関わる状況になってしまいます。最悪の状況にさせないためにも日々の生活習慣予防、定期的な健康診断をしていただくことを意識されることが大切です。
当院では、健康診断はもちろん、結果についてのご説明、生活習慣病の管理も行っています。受付、診療の際に遠慮なくお問い合わせ・ご相談ください。
健康診断生活習慣と生活習慣病の関係
生活習慣病は、「食習慣、運動習慣、休養、喫煙、飲酒等の生活習慣が、その発症・進行に関与する疾患群」のことを指しており、例えば以下のような疾患が含まれると言われています。
食習慣
- インスリン非依存糖尿病
- 肥満
- 高脂血症(遺伝性のものを除く)
- 高尿酸血症
- 循環器病(先天性のものを除く)
- 大腸がん(遺伝性のものを除く)
- 歯周病など
運動習慣
- インスリン非依存糖尿病
- 肥満
- 高脂血症(遺伝性のものを除く)
- 高血圧症 など
喫煙
- 肺扁平上皮がん
- 循環器病(先天性のものを除く)
- 慢性気管支炎
- 肺気腫
- 歯周病 など
飲酒
- アルコール性肝疾患 など
生活習慣病の予防・重症化させないために!
健康寿命を伸ばすために、日々の生活と健康診断を行っていただき、重症化する恐ろしい病気を知っていただくことで、いつまでも美味しい食事ができる元気な毎日を過ごしていただきたいと願っています。
日々の予防が大切
「
- 適度な身体活動、運動
- バランスのいい栄養、食生活
- 適量の飲酒までにする
- 禁煙する
重症化する病気を知る
生活習慣病が起因となり命に関与・重篤な状態になる可能性が・・!
- 脳卒中(脳血管疾患)
- 心疾患
- 糖尿病の合併症
- 腫瘍(がん)
- COPD(慢性閉塞性肺疾患)など
生活習慣病予防と対策に「一無、二少、三多」のすすめ
| 一無(いちむ) | 無煙・禁煙の勧め |
|---|---|
| 二少(にしょう) | 少食・少酒の勧め |
| 三多(さんた) | 多動・多休・多接の勧め ※多接については、現状のコロナ禍を考慮しますと、オンラインミーティングツールを使う、ソーシャルディスタンスを保つなど適宜採用しましょう。 |
生活習慣病を予防するための共通点
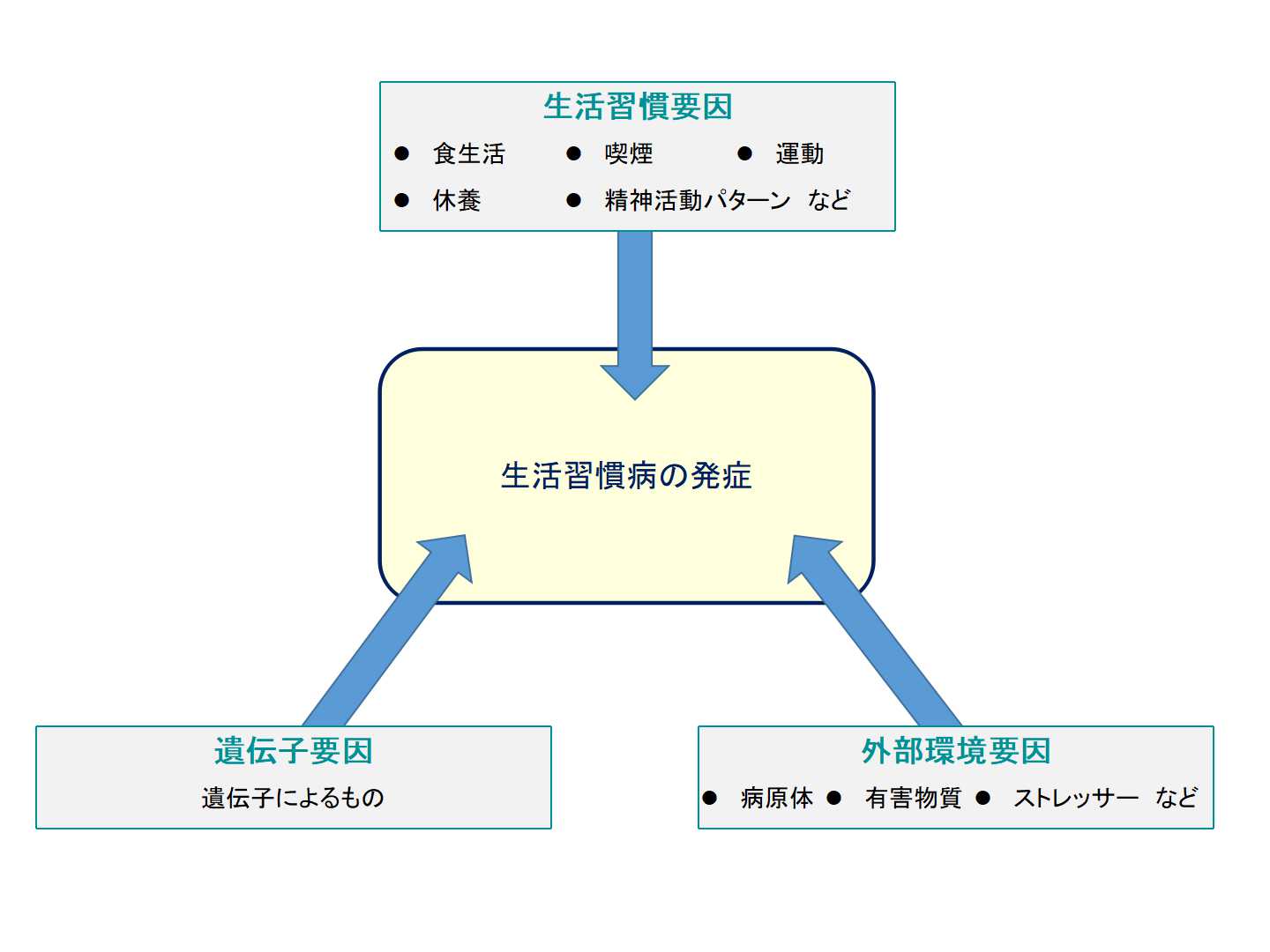
図に示すように「遺伝要因:遺伝子の異常、加齢など」「外部環境要因:病原体、有害物質、ストレッサーなど」、「生活習慣要因:食習慣、運動習慣、他」さまざまな要因が複雑に関連して疾病の発症及び予後に影響しています
発症要因別の対策としては、「遺伝要因」に対しては、ヒトゲノムや加齢の機序の解明を踏まえた手法が必要であるし、「外部環境要因」に対しては、有害物質の規制や感染症対策などの手法が、「生活習慣要因」に対しては食習慣の改善や適度な運動、飲酒・喫煙対策などの手法が必要となってきます。
また、対策を講ずる主体を考えた場合、「遺伝要因」や「外部環境要因」に対しては個人で対応することが困難ですが、「生活習慣要因」は個人で改善対応ができます。 患者様お一人、お一人の生活改善をすることで健康年齢の向上が図れます。
高血圧症

慢性的に血圧が高い方は、高血圧症と診断されます。これは、外来時の血圧測定で最高血圧(収縮期血圧)が140mmHg以上、最低血圧(拡張期血圧)が90mmHg以上の場合(日本高血圧学会)を言います。なお、どちらか一方のみ超えているという場合でも、その対象となります。
常に高血圧の状態が続けば、心臓から血液を血管へ送るたびに余分に負荷を掛け続けなければならなくなるので、血管はその圧力に耐えられるべく血管壁を厚くしていきます。この悪循環が動脈硬化を促進させ、さらに進行させるようになると脳卒中や心臓病(心筋梗塞、心不全、狭心症 など)、腎臓病といった重い合併症を引き起こすこともあります。なお高血圧は発症しても自覚症状が起きることは、ほぼありません。ごく稀に頭痛やめまいがみられることがあります。
原因につきましては、特定できない本態性高血圧と他の病気が原因の二次性高血圧が考えられますが、日本人の全高血圧患者の中の9割近くが前者(本態性高血圧)です。なお本態性高血圧は原因不特定とされていますが、遺伝的要因や肥満のほか、過食・偏食、飲酒、ストレス、運動不足、塩分の過剰摂取などの生活習慣が関与していると考えられています。また、二次性高血圧は、他の疾患が原因で発症した高血圧を言います。甲状腺疾患、睡眠時無呼吸症候群といった病気が原因のほか、薬剤で誘発されることもあります。
なお当院は、高血圧症については注力している分野でもありますので、血圧の高めの方、気になる方はぜひ一度ご相談下さい。また、診断により専門的治療が必要であると判断した場合、直ちに谷津保健病院など、適切な医療機関へご紹介させて頂きます。
健診・検査で再検査や注意が必要とされた方へ糖尿病

糖尿病は血中のブドウ糖濃度(血糖値)が慢性的に高くなっている状態です。血糖値は食事や糖分が含むジュースを飲むなどすることで上昇するようになりますが、これは膵臓で作られるホルモンの一種インスリンの分泌によって、その数値は下がる(バランスがとれた状態に戻る)ようになります。
ただ糖尿病患者様では、この血糖値を下げる役割のあるインスリンが全く分泌されない、あるいは分泌しても量が不足した状態となってしまいます。これが慢性的に血糖値を高くするのです。 このインスリンが出ない、もしくは不足するという原因は2つあるとされています。そのひとつが1型糖尿病と呼ばれるもので、これは膵臓のβ細胞が主に自己免疫反応などによって破壊されてしまいインスリンが全く分泌されなくなる状態を言います。
もうひとつのタイプは2型糖尿病で、こちらは過食・偏食などの食生活の乱れ、慢性的な運動不足、喫煙・飲酒など嗜好品の過剰摂取といった日頃からの不摂生な生活習慣によってインスリンが少量しか出なくなる状態を言います。なお日本人の全糖尿病患者95%以上の方が後者(2型糖尿病)です。
糖尿病は発症しても初期の頃は自覚症状(痛みなど)が現れにくいです。ただ人によっては、異常にのどが渇く、倦怠感がある、尿の量が多い、食べているのに体重が減るといったことがみられます。このような場合は、速やかに当院へご相談ください。 また上記のような症状があってもなくても糖尿病を発症していれば血糖のコントロールを行わない限りは、常に血管は損傷を受け続けます。
そのため放置のままなら細小血管から障害が起きるようになり、やがて糖尿病による合併症(糖尿病網膜症、糖尿病腎症、糖尿病神経障害 など)や動脈硬化の促進による、心筋梗塞、狭心症、脳卒中などを発症するようになります。
健診・検査で再検査や注意が必要とされた方へ脂質異常症

膜・ホルモン・胆汁酸をつくる材料として欠かせないもので、体にとっては必要なものでもあるのです。ただ、これが過剰な状態となるとLDL(悪玉)コレステロールになって、これが血管に蓄積するなどしてしまうと動脈硬化を招くようになります。
さらにこれが進行し、蓄積されたものが血管内を狭くさせて血流が悪くなる、血管を詰まらせるなどすると、心筋梗塞や脳卒中といった病気を引き起こすようになります。なお原因については、遺伝、偏食や過食など乱れた食生活、慢性的な運動不足などが考えられています。
脂質異常症も自覚症状に乏しいので、健康診断などの血液検査で血中の脂質の値が高いとの指摘を医師から受ける、動脈硬化の進行度を確認する検査で発症に気づくという場合が多いので健診や人間ドックを受けられたら脂質の値を確認するようにしましょう。なお脂質異常症と診断される具体的な数値は次の通りです。
中性脂肪≧150mg/dL
HDLコレステロール値<40mg/dL
メタボリックシンドローム

メタボリックシンドローム(内臓脂肪症候群)は、メタボと略され浸透した言葉の一つではないでしょうか。 「①臓脂肪型肥満」に加えて、「②高血圧である」「③血糖値が高い」「④HDLコレステロールが低いか中性脂肪が高い」の②~④3つのうち、いずれか2つ以上に当てはまる状態をメタボリックシンドロームといいます。
メタボリックシンドロームの診断基準は以下の通りです。
| ①内臓脂肪の蓄積 | 腹囲(へそまわり) 男性:85cm以上 女性:90cm以上 ∗男女ともに腹部CT検査の内臓脂肪面積が100cm2以上相当 ∗肥満の判定に用いられるBMI(体格指数)ではなく、腹囲で判定(内臓脂肪の蓄積をチェック)します。 |
|---|
内臓脂肪の蓄積に加えて、下記の2つ以上の項目が当てはまるとメタボリックシンドロームと診断されます。
| ②脂質異常 | 中性脂肪:50mg/dL以上 HDLコレステロール:40mg/dL未満 上記のいずれか、またはその両方 ∗メタボリックシンドロームでは、中性脂肪の過剰増加とHDLコレステロールの減少が問題となります。 |
|---|---|
| ③高血圧 | 最高(収縮期)血圧:130mmHg以上 最低(拡張期)血圧:85mmHg以上 上記のいずれか、またはその両方 ∗高血圧症と診断される「最高(収縮期)血圧140mmHg以上/最低(拡張期)血圧90mmHg以上」より低めの数値がメタボリックシンドロームの診断基準となっています。(※) |
| ④高血糖 | 空腹時血糖値 110mg/dL以上 ∗糖尿病と診断される「空腹時血糖値126mg/dL以上より低い」数値であり「境界型」に分類される糖尿病の手前の数値がメタボリックシンドロームの診断基準です。(※1) |
メタボリックシンドロームは注意が必要!!
メタボの人は動脈硬化が進行しやすく、脳卒中や心疾患、糖尿病などの病気になりやすい?!
内臓脂肪が蓄積されると、脂肪細胞から糖尿病や高血圧症、脂質異常症を引き起こすアディポサイトカインという物質の分泌異常が起こります。この物質により「内臓脂肪型肥満」の人の多くは、血糖値、血圧、中性脂肪、コレステロール値に異常が出やすくなり、これらの危険因子が多いほど動脈硬化が進行しやすく、脳卒中や心疾患、糖尿病などの疾患を引き起こしやすくなります。
健康診断の際に、再検査や注意が必要という判定が出た方は、是非、当院にご来院ください。 患者様の生活背景を伺い、無理のない予防法・対策を一緒に考えましょう。 皆様のQOL(生活の質の向上)をはかり、毎日、元気に過ごしていただける生活習慣の管理やご提案を行って参ります。
健診・検査で再検査や注意が必要とされた方へ